もくじ
はじめに:CPAPとの出会い~研修医時代~
救急外来にて

~研修医時代~
大学病院で勤務し、採血するのも緊張していたあの頃。夜間救急での勤務。10人の患者さんを見れば7,8人はおうちに帰れます。残りの人たちは、入院が必要な状態でやってきます。
80歳のおばあちゃんでした。今まで感じたことのない呼吸困難を訴え救急要請。救急隊接触時は意識がありましたが、来院するころにはぐったり。血液検査をとるとなんとびっくり。低酸素状態なだけでなく、二酸化炭素もたまっている。自発的な呼吸も落ちてきている。
どうする研修医?
ぼく「気管挿管ですか?」
その前に”アレ”ためしてみるか。
実際には救急隊の事前の連絡で「大動脈弁狭窄症」という基礎疾患を持っており、夜間の呼吸困難の原因は「急性心不全」という病気でした。(原則この弁膜症には血管拡張薬は積極的には投与しませんが、)心不全初期の一番苦しい時期を乗り越えるため一時的に血管拡張薬を投与し、酸素状態が悪くなっている患者さんの呼吸・循環をよくするために、あの「呼吸器」の登場です。
CPAP(持続陽圧呼吸療法 :Continuous Positive Airway Pressure)
↑実際にはBiPAPと言って息を「吸う・吐く」の2相にわけて空気圧を変えてくれる呼吸器を使用しました。使用する方法や目的はCPAPと同様です。

CPAPを装着し酸素投与すると、数分しないうちにみるみる酸素の値、心拍数、血圧が落ち着いてきます。ぐったりしていた患者さんともマスク越しにお話しができるようになりました。心筋梗塞など一晩中に治療しないといけない疾患の可能性を除外して入院病棟へ移動。
呼吸器は翌日にははずせました。幸いトイレやお風呂も問題なくこなせるようになり2週間ほどで退院になりました。大動脈弁狭窄症が改善しないと今後も同じ経過となるので心不全の予防のお薬を処方し、手術ができる状態か評価するために外来に通ってもらう予定で退院となりました。
CPAPって本当すげー!
CPAPがあるだけで、会話もできないほど苦しかった患者さんとお話できるようになる。この時のイメージはなり鮮明に覚えていて、なにかあった時のためにCPAPの院内の稼働台数を気にするようになりました。
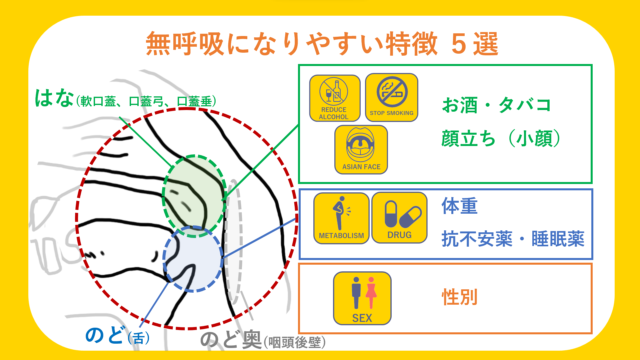
どんな人が治療を受けないといけないの?
上記のようにCPAPの治療は「睡眠時無呼吸症候群:SAS」だけにとどまらず
- タバコの吸いすぎで困っている「COPD」という肺気腫の患者さん
- 「心不全の増悪」を繰り返していている患者さん
- 神経疾患などにより呼吸筋の機能低下ため「慢性呼吸不全」に陥っている患者さん
など様々な原因で起こる呼吸不全を救っている。それがCPAPです。
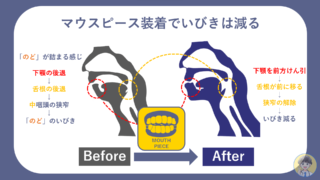
いびき・睡眠時無呼吸症候群に困っている患者さんに呼吸器をおすすめするのは下記の場合です。
- 簡易検査で無呼吸指数(RDI)が40以上
- 精密検査で無呼吸指数(AHI)が20以上
↓どんな検査なのか写真付きで触れていますのでご覧ください↓
どうして息が止まらなくなるの
CPAPの原理は空気で圧を「ずー---っと」かけ続ける。それだけです。吸うときは吸いやすいですし、吐くときも吐く方向と反対側に空気が送り込まれることで肺の奥側(末梢側)まで気道がつぶれずにラクに呼吸ができます。
ん?イメージしずらいですか?
今すぐできる、CPAPをつけた時のイメージ
タバコによる肺気腫で困っている患者さんに「口すぼめ呼吸」を指導することがあります。下記の左側のように肺気腫になると肺の途中の「気管支が閉塞」してしまうことがあります。換気されなくなった奥側(末梢)ではに酸素がなくなり二酸化炭素ばかりになります。こういう箇所が増えてしまうと呼吸困難や低酸素による意識障害に陥ります。
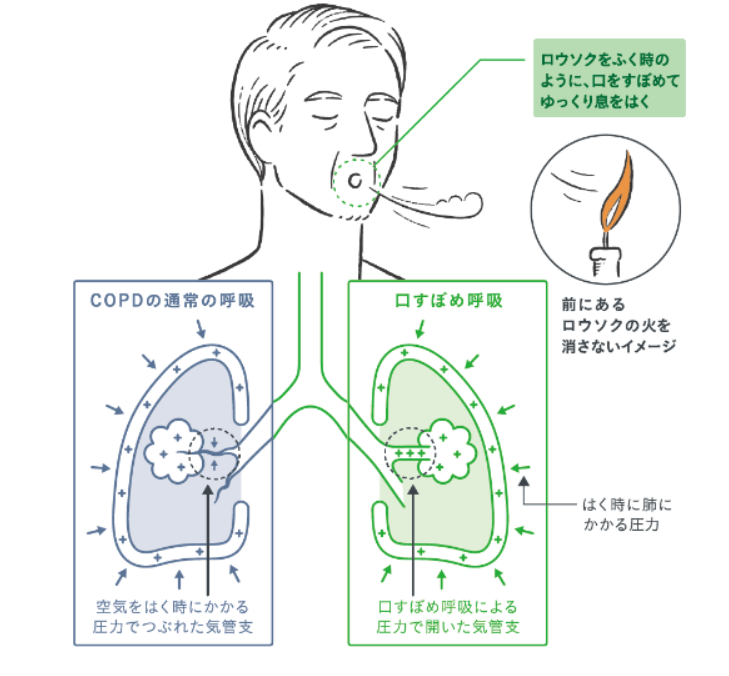
気管支を閉塞させないように「口すぼめ呼吸」を指導します。ろうそくの火を吹き消すように頬をぷくっと膨らませて息を吐くと、画面右側のように気管支が閉塞せずにラクに息を吐けます。こうすれば次に息を吸うときも奥側まで換気が行えるようになります。
1分間に20回呼吸するなら、8時間の睡眠中に9,600回も呼吸を繰り返します。眠っている間ずっと「口すぼめ呼吸」を意識することは困難ですから、CPAPでサポートしているというわけですね。
何時間つければいいの?
とはいえ、呼吸器を毎晩つけるのは大変です。軽いといっても1-2Kgありますからチューブが顔に乗っかていると思うと実際の重さ以上に「閉塞感があってすぐに外したい」という方が多いです。そこで「何時間」つければいいのかをよく聞かれます。
医学的にSASの患者さんにCPAPをつける意義は大きく分けると2種類あると思われます。
- 死亡率・心血管への影響
- 日中の眠気の評価
れぞれの考え方から最低装着時間を考えていきましょう。
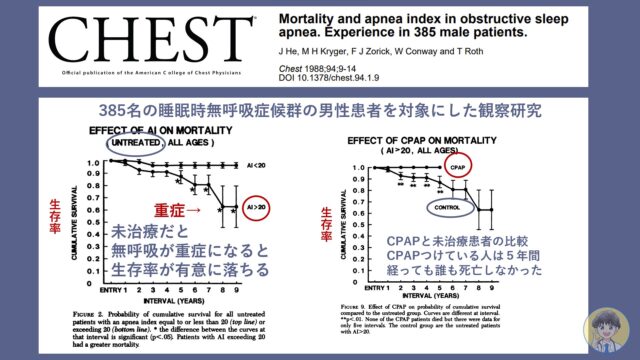
死亡率・心血管への影響からは「4時間以上」
CPAPの装着時間と死亡率を調べた研究では、1時間しか装着できなかった群と6時間以上装着できた群では、明確に6時間以上装着した群の死亡率が低かったです。また1-6時間の群を調べても装着時間が長ければ長いほど死亡率が低かったことがわかりました。
また、CPAPの装着時間と血圧を調べた研究では、CPAPの装着時間が伸びるほど血圧の降下作用があることがわかりました。結果的に4時間以上の装着すると血圧がはっきりとさがることがわかりました。

多くの研究をふまえ下記の通りガイドラインでは装着時間について推奨されています。
高血圧と心血管イベントの頻度を抑制するには、少なくとも一夜あたり4時間以上のCPAP両方を行う。(エビデンスレベル:A)
参考:睡眠時無呼吸症候群(SAS)の診療ガイドライン2020 CQ29-3
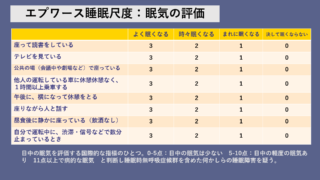
日中の眠気にも「4時間以上」
日中の眠気を評価する「エプワース眠気尺度:ESS」が10点以上の患者さんでも「4時間以上の装着する」と10点以下に改善を認める人が多いことが明らかになりました。ESSで11点以上は睡眠時無呼吸症候群を疑うきっかけになる水準ですから、CPAPを4時間以上装着すると眠気がマシになりそうです。
↓ESS検査は病院での検査を受けるかどうか決めるときにも用います↓
上記の理由からCPAPは最低4時間以上装着することが推奨されています。
さいごに:CPAPは”おまもり”以上に効果的
今回は睡眠時無呼吸症候群で最も強力な治療機器の「CPAP」について、どうやって効くのか、どんな人に使用されるのか、をお話ししました。
学生時代に級友と「伊勢神宮」に参拝に行ったことがありました。自転車で大阪から向かったので相当つらかったですが、その分境内の厳かさは心に染みました。
おまもりを買おうという話になり「交通安全御守」を買った後に、「これつけてても事故するときはするんだよなー」ともらした僕に彼は
「つけてなかったら死んでたかもよ?おまもりに文句が言えているのも、ご加護かもね」
なるほど。納得してしまいました。
実はCPAPの離脱率は高く、医院ごとの調査結果を見ていると年間10-35%程度の方が中断されています。5年以上つけている方は治療効果を理解してくれ着用してくれているわけですが、長期間つけるコツをうかがうと「つけると安心だから」とお話してくれました。
根拠を突き詰め患者さんの命を守る医療と、根拠にかかわらず天気・豊穣を祈る神道。両者は異なるようですが、似ているところもあるのか?なんて考える日々です。
今後もいびき・無呼吸の発信を続けていきます。当面は不安・気になることはTwitterのDMにてご連絡いただけますスムーズかと存じます。一緒にいびきをよくしていきましょう。