もくじ
はじめに:いびきで2200万人も困っている
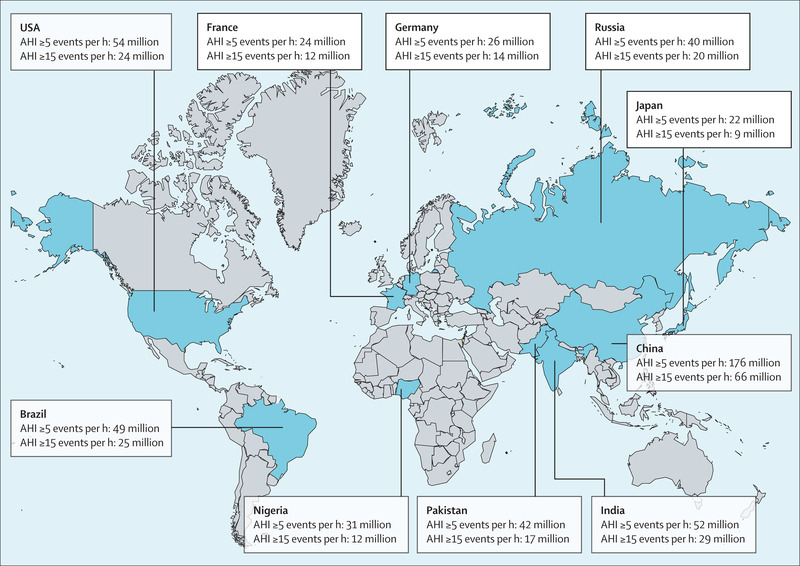
閉塞性睡眠時無呼吸症候群(OSA)は実に300万人の日本人が困っている。と以前の記事でお話しました。別の文献ではなんと900万人が重症OSAだといいます。こちらでは軽症SAS以上の患者の推計されておりその結果はなんと2200万人。
こうやって改めてみるとブラジルアメリカは日本と比較して人口は3倍ほどありますが、OSA患者は3倍も違いがありません。アジア人の有病率の高さが際立っていますね。
これは痩せていても無呼吸になりやすいアジア人特有の容貌も関係していそうですね。
無呼吸の定義の1つは「10秒以上の呼吸の停止」なので1時間に50秒以上息が止まっている人が2200万人も日本にいるということになります。OSA患者の無呼吸の一歩手前にはいびきが存在するため、いびきをかいている日本人も2200万人いるということですね。
「うるさい音で迷惑をかけたくない」
という気持ちでいびきを治療することが「睡眠時無呼吸症候群の予防」にもつながります。
ご夫婦で外来にいらっしゃる患者さんは、「いびきがうるさくてで寝れない」ということで別の部屋で眠っていることも多いです。いびきを止めて同じ部屋で眠ることを目標に受診されている方もいます。
今回はいびきの原因やその予防策・治し方をお伝えします。今からできる即効性のある対策から病院へ通うものまでありますが、実際に施術を受けるときにどこを治療してもらうのかイメージしやすくなると思うのでぜひ最後まで読んでいってください。
※いびき対策グッズ(枕・テープ・リングなど)がたくさん販売されています。今後よくしらべ、効果があるものはおすすめをしていく場合があると思いますが、今回は割愛します。
いびきの原因:「はな」と「のど」が狭い
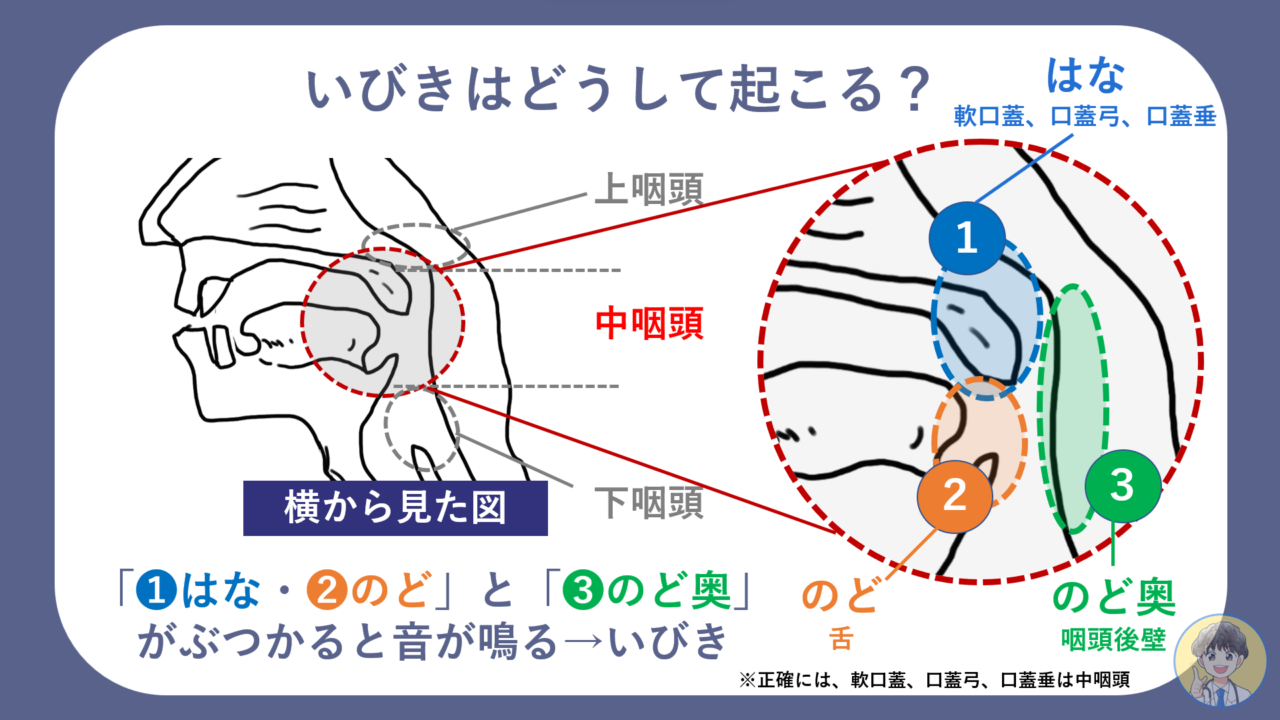
いびきはどうやって音が鳴るのでしょうか?
実は「はな・のど」の奥からなっています。
鼻から吸った空気は「鼻腔→上咽頭→中咽頭→気管」を通って肺に酸素が供給されます。
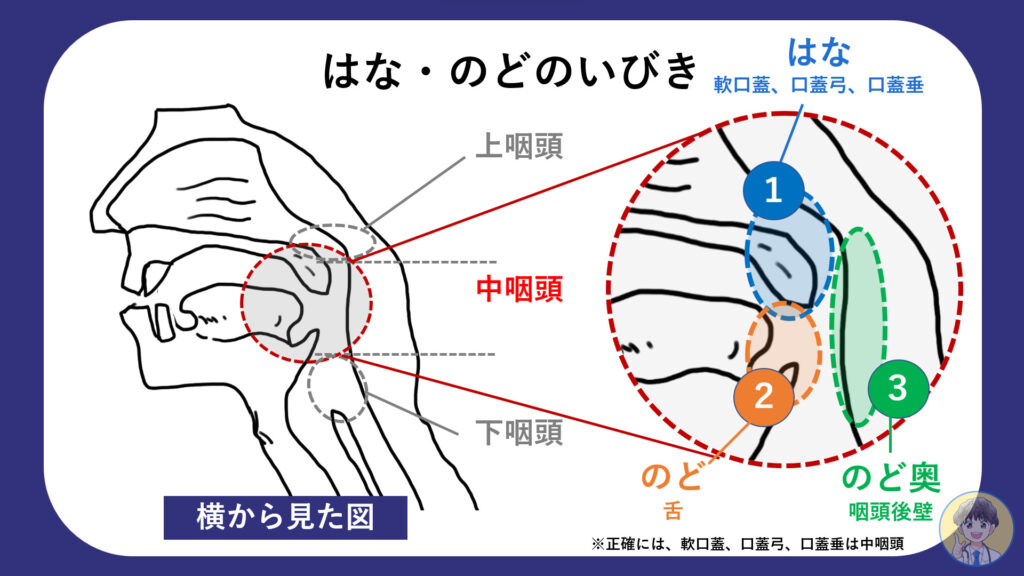
- はな:軟口蓋・口蓋弓・口蓋垂
- のど:舌根(舌の付け根)
- のど奥:咽頭後壁
中咽頭がさまざまな要因で狭くなり「❶と❸」や「❷と❸」が近づくと両者がぶつかり合って音が鳴ります。これがいびきです。
この記事では下記のようにお伝えしていこうと思います。
- 「はな」のいびき:❶と❸がぶつかる音
- 「のど」のいびき:❷と❸がぶつかる音
「はな」のいびきについて
❶軟口蓋・口蓋弓が問題になって起こるいびきは「はな」の狭窄によって引き起こされます。狭窄に対する「予防」と「治療」をご紹介します。
予防:お酒を控える、禁煙
「お酒とたばこ」は一見いびきに関係ないように見えますが、口腔内の粘膜に刺激を与え炎症を引き起こします。「たばこといびき」に関する米国の研究では喫煙者は通常の2.29倍いびきをかきやすいことが知られています。いびきが重症化した「睡眠時無呼吸症候群」はさらに喫煙者の比率(4.44倍)が高くなることが同じ研究から明らかになりました。
この研究の面白いところは、「禁煙した人」と「吸ったことがない人」も比較した点です。両者には有意差がありませんでした。つまり、禁煙すればいびきや無呼吸は元に戻る可能性を示してくれています。
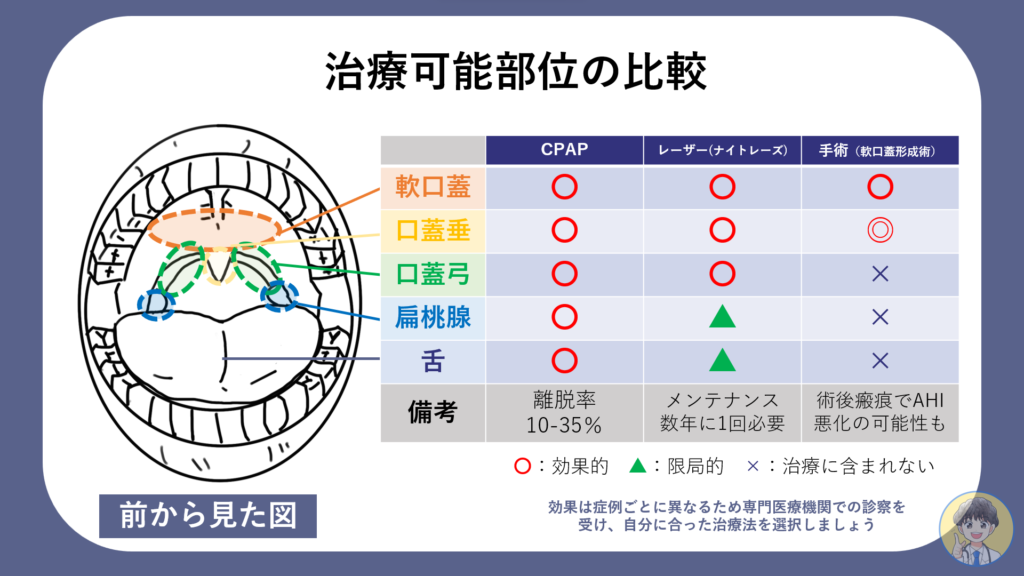
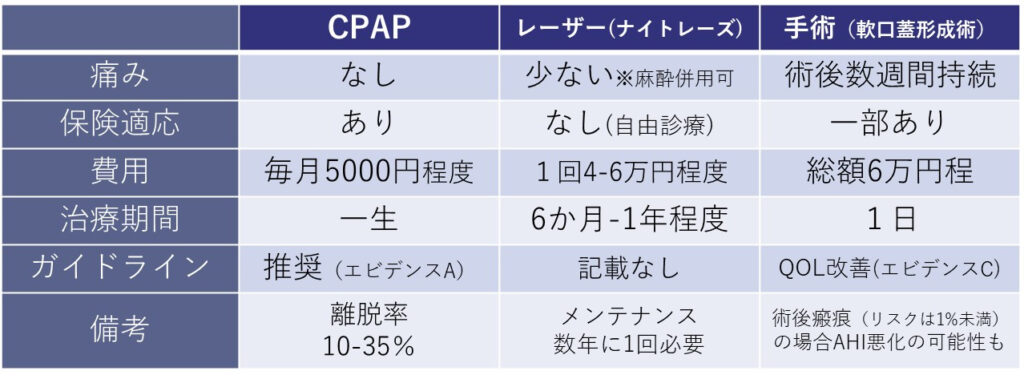
治療:CPAP、レーザー、外科手術
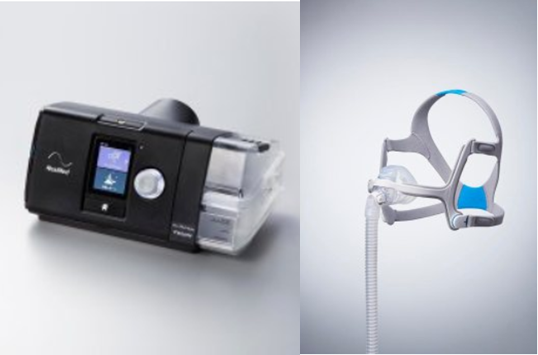
CPAP(シーパップ)
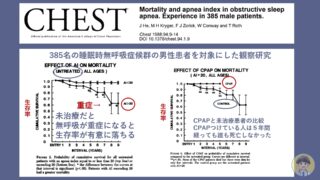
中等症以上の睡眠時無呼吸症候群に対する第一選択の治療法です。いくつもの解析結果で睡眠時無呼吸症候群による無呼吸を予防し生命予後を改善させることが示されております(詳細は下記の記事をご覧ください)保険診療での治療が可能です。
CPAPは、正式には「持続陽圧呼吸療法 (Continuous Positive Airway Pressure)」と言います。英語の頭文字をとって「シーパップ(CPAP)」と呼ばれています。鼻や口にマスクをつけて使用します。マスクは呼吸器と繋がっており、(※)空気を吸っている時も吐いている時もずっと、機械から空気が送り込まれます。そのおかげで空気の通り道が完全に閉塞することがなくなります。
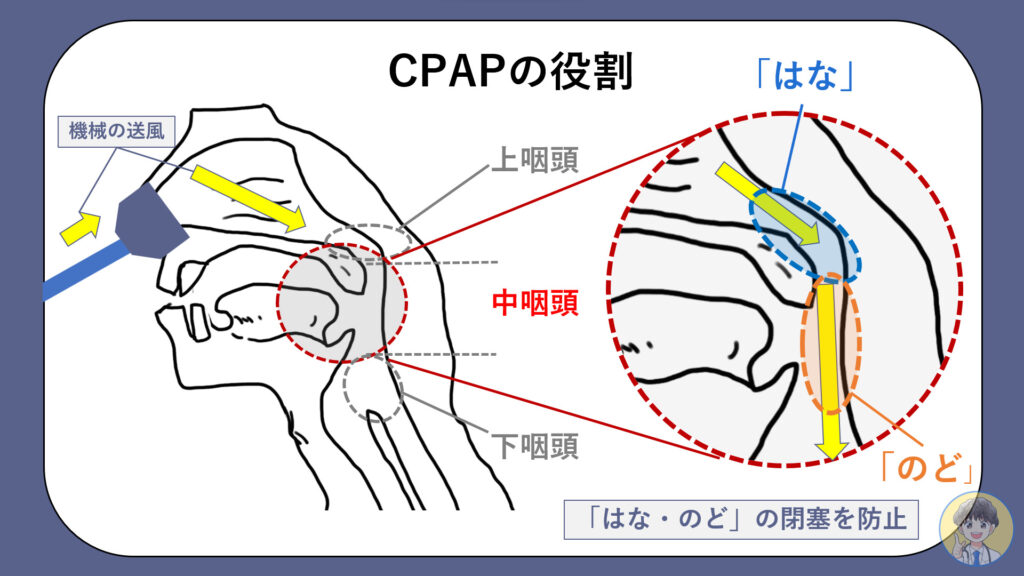
※なんとなくイメージしずらいかもしれません。走っている車の窓から顔出しているときをイメージすると、息は吸いやすそうだし、吐くこともできるでしょう。吐くときも吸う側に微弱な力が働くことで「はな・のど」の狭窄部位を完全に閉じないようにしてくれています
レーザー治療(ナイトレーズなど)
筆者は睡眠時無呼吸症候群の診療と並行して、レーザーの治療も自由診療で行っています。軟口蓋・口蓋垂だけでなく、扁桃腺・口蓋弓・舌にも照射を行います。
再度になりますが、「はな」いびきは❶と❸がぶつかっておこります。

※全ての症例にレーザーや外科手術が効果的ではないことを前提にお話しします。レーザー治療は実施件数がCPAPに比べ低いこと、手技の標準化がなされていないこと等からガイドラインへの収載がありません。
レーザーが著効するのは「はな」の狭窄を中心とする症例と考えています。

レーザーが著効するのは「はな」の狭窄を中心とする症例と考えています。
❶を構成する「軟口蓋・口蓋弓・口蓋垂」をはじめとする口腔粘膜の皮下組織にある膠原繊維にむけて【Er:YAGレーザー】という超長波光のレーザーを照射します。手術とは違い、何回も照射していくことでコラーゲンを増生して粘膜を引き締めていく治療です。レーザーは数mm程度までしか到達しないため出血や神経障害のリスクは外科手術に比べ極めて低いです。
耳鼻科手術(後述)により介入できる場所は「軟口蓋・口蓋垂・扁桃腺」になりますが、レーザーでは「❸のど奥(咽頭後壁)」と最も接しやすい口蓋弓も治療可能です。口蓋弓を含む口腔粘膜が緩むことによって起こるいびきには効果的な施術です。
レーザーは何回も照射し粘膜下のコラーゲンを増生していく治療です。1回の費用が数万円しますので総額は他の施術より高額になるかもしれませんが、痛みはかなり少なく、外来での通院で完結します。喉の痛みもほとんどありません。「何回くらいで治りますか?」とよく聞かれますが口腔粘膜の狭窄の程度は個人差が大きいです。当院にて診察の上、患者さんにあった回数や代替案についてご説明しています。
治療ごとの比較表も掲載しておきます。レーザー治療に関しては私自身のこの治療に対する熱意も含め、別の記事に掲載をしようと思います。
外科手術:軟口蓋形成術
口蓋垂と一部の軟口蓋を切除します。切除はメスやレーザーにより行われます。この手術を専門的に行う耳鼻科で治療を受けることができます。「軟口蓋形成術 手術」などで検索すると良いでしょう。
ガイドライン上は無呼吸の低減に対する統計学的有意差は得られていない治療ですが、睡眠の質の改善を認められています。よく効く症例がいる治療です。
頻度は全体で1.5%程度ですが治療関連リスク(出血・瘢痕化・麻酔関連など)もありますので詳細は専門の医療機関で聞いていただくことをお勧めします。
「のど」のいびきについて
❷「のど(舌)」が問題となって起こるいびきは「中咽頭」の狭窄によって引き起こされます。狭窄に対する「予防」と「治療」は下記の通りです。
予防:節酒・減量
節酒(飲酒を控える)
舌は筋肉が豊富な器官ですが、咽頭筋群によっても支えられています。心臓が勝手に動くように「無意識に」舌も咽頭筋群によって支えられています。飲酒や一部の睡眠薬(ベンゾジアゼピン系抗不安薬など)は咽頭筋群の弛緩する作用があるため舌根が沈下することがあります。舌根沈下は「のど」の狭窄を引き起こすため、いびきの予防として節酒は効果的です。
減量
男性も女性も気になる”体重”のワダイです。
舌を支える咽頭筋群は頸部に集中しており、下顎や首周りの脂肪の増加が無呼吸を悪化させうることは想像しやすいでしょう。この記事では「いびき」について話してますが、閉塞性睡眠時無呼吸症候群(OSA)についてガイドラインでは下記のような記載があります。
減量療法はOSA患者の無呼吸を改善させる。(エビデンスレベル:C)
参考:睡眠時無呼吸症候群(SAS)の診療ガイドライン2020 CQ24
ガイドライン上は標準的な治療と並行で減量すると無呼吸が軽減します。改善するために必要な減量体重は5.6-13.8Kgと幅が大きいです。
糖尿病治療薬の副次的な作用として減量が期待される薬剤(GLP-1受容体作動薬、SGLT2阻害薬)もあります。こちらは今後別の記事に取り上げたいと思います。
また、当院でもBMI25未満を目標とした生活指導をおこなっております。糖尿病の既往がない方でもご希望の患者様には服薬管理を含めた生活指導もおこなっています(自由診療)。受診やカウンセリングを希望の際はTwitterのDMでも構いませんのでご連絡ください。
治療:CPAP・マウスピース
CPAP
「はな」のいびきでも触れた通り、「鼻腔→上咽頭→中咽頭→気管」のあらゆる部位の気道狭窄にも有効な治療方です。中等症以上の睡眠時無呼吸症候群に対する第一選択の治療法です。
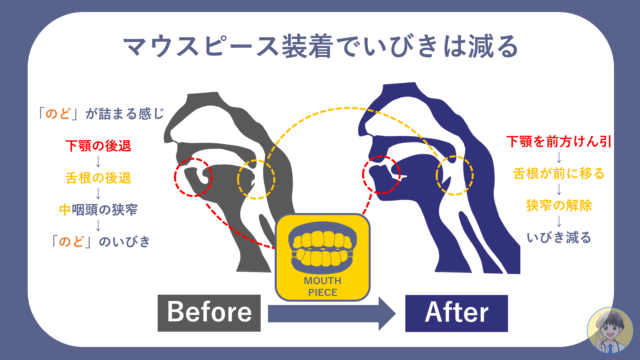
マウスピース
軽症〜中等症の睡眠時無呼吸症候群の治療法にはCPAPが保険診療適応外となることがありその場合はマウスピース着用を選択することになります。
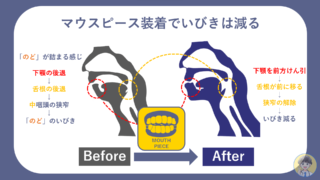
「のど」の狭窄には舌根沈下が関与しています。舌根を支える咽頭筋群が就寝中に弛緩することで舌根沈下が起こります。
マスピースは下顎を前方に突き出したり、舌を前方へ牽引することで舌根沈下を妨ぎます。
マウスピースの使用により睡眠の質を改善するという報告は多数認められています。また一部では心血管リスクを下げることが報告されています。
↓マウスピースの有効性について詳しくはこちら
さいごに
本日はいびきの原因について紹介してきました。睡眠時無呼吸症候群”予備軍”である「いびき」で困る患者さんは2000万人以上いると推計されており、CPAPが保険適応外になってしまう方もかなり多い状況です。今日からでも始められる予防と治療についてご紹介してきました。今後もいびき。無呼吸に関する治療に関して発信していく予定です。自分に合った診察を受けたい方、都内以外にお住いの方にも検査が受けられる病院の検索方法をお伝えしますので心配な方はTwitterでご連絡ください。